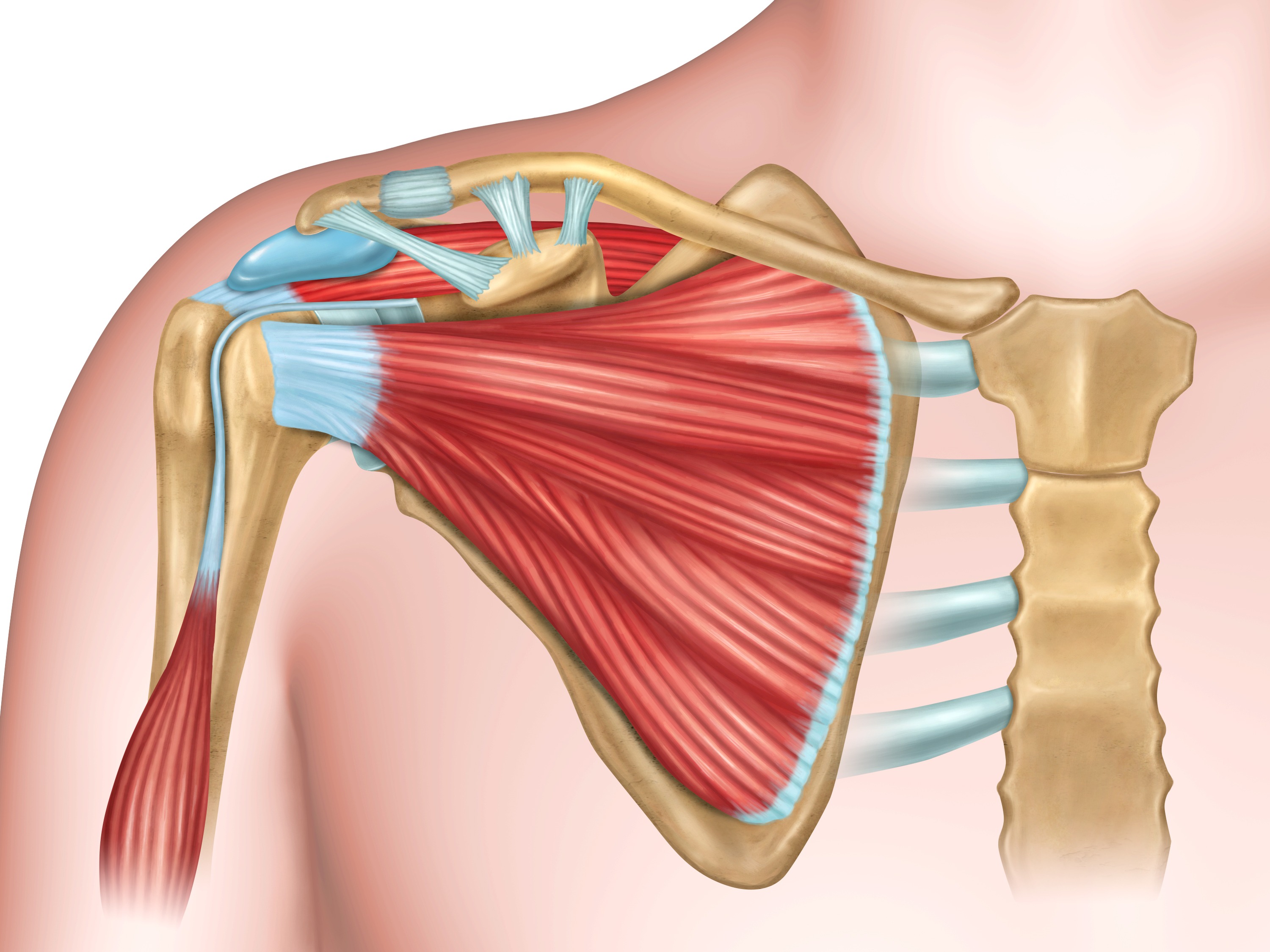
Sus funciones principales en la articulación glenohumeral son contribuir a la abducción y a la rotación lateral y medial del brazo, así como a la estabilidad dinámica de dicha articulación.
La escápula es una pieza importante en la movilidad y estabilidad del hombro, ya que proporciona una base estable para la activación de los músculos del manguito de los rotadores. Una alteración del movimiento de la escápula, denominada discinesia escapular, puede afectar a la función normal del manguito de los rotadores.
Las lesiones musculo esqueléticas del hombro más frecuentes en los adultos son las lesiones que afectan a los tendones del manguito, representan un 50-85 % de todas las afecciones del hombro.
La ruptura es un desgarro que afecta al tendón en su grosor. Puede ser de origen traumático, degenerativo o secundario al uso excesivo del brazo. Se puede clasificar de diversas formas y, en general, se hace según la localización de la ruptura (postero-superior o anterior), de su extensión (pequeña: inferior a 1 cm; mediana: de 1-3 cm; amplia; de 3-5 cm; masiva; superior a 5 cm), de su patrón (cara articular, bursal o intersticial), así como de la presencia de una atrofia muscular grasa y de una retracción del tendón.
Las opciones de tratamiento ante esta lesión son:
- Conservador: basado en tratamientos médicos y herramientas de rehabilitación.
- Opción quirúrgica: consiste en unir los tejidos tendinosos rotos por medio de suturas. Cuando los tendones se han desprendido de su punto de inserción en la cabeza humeral, consiste en fijar los tendones al hueso.
Tras la reparación quirúrgica se inicia el proceso de cicatrización tendinosa que consta de tres fases:
- Fase inflamatoria
- Fase de proliferación
- Fase de remodelación
El tratamiento rehabilitador debe ajustarse a las mismas fases y garantizar una rehabilitación eficiente y segura.
Tras la reparación quirúrgica del tendón, células inflamatorias, seguidas de plaquetas y de fibroblastos, migran hacia el foco quirúrgico y proliferan durante 2-3 semanas, junto con una síntesis de colágeno de tipo III permite restablecer de manera gradual las propiedades mecánicas del tendón. A las 3-4 semanas de la cirugía, comienza la fase de remodelación y el tejido cicatricial se organiza mediante la renovación de la matriz extracelular. Durante esta fase, el colágeno de tipo III es sustituido por colágeno de tipo I. La formación de un tejido cicatricial maduro no alcanza su resistencia máxima a la tracción antes de 12-16 semanas.
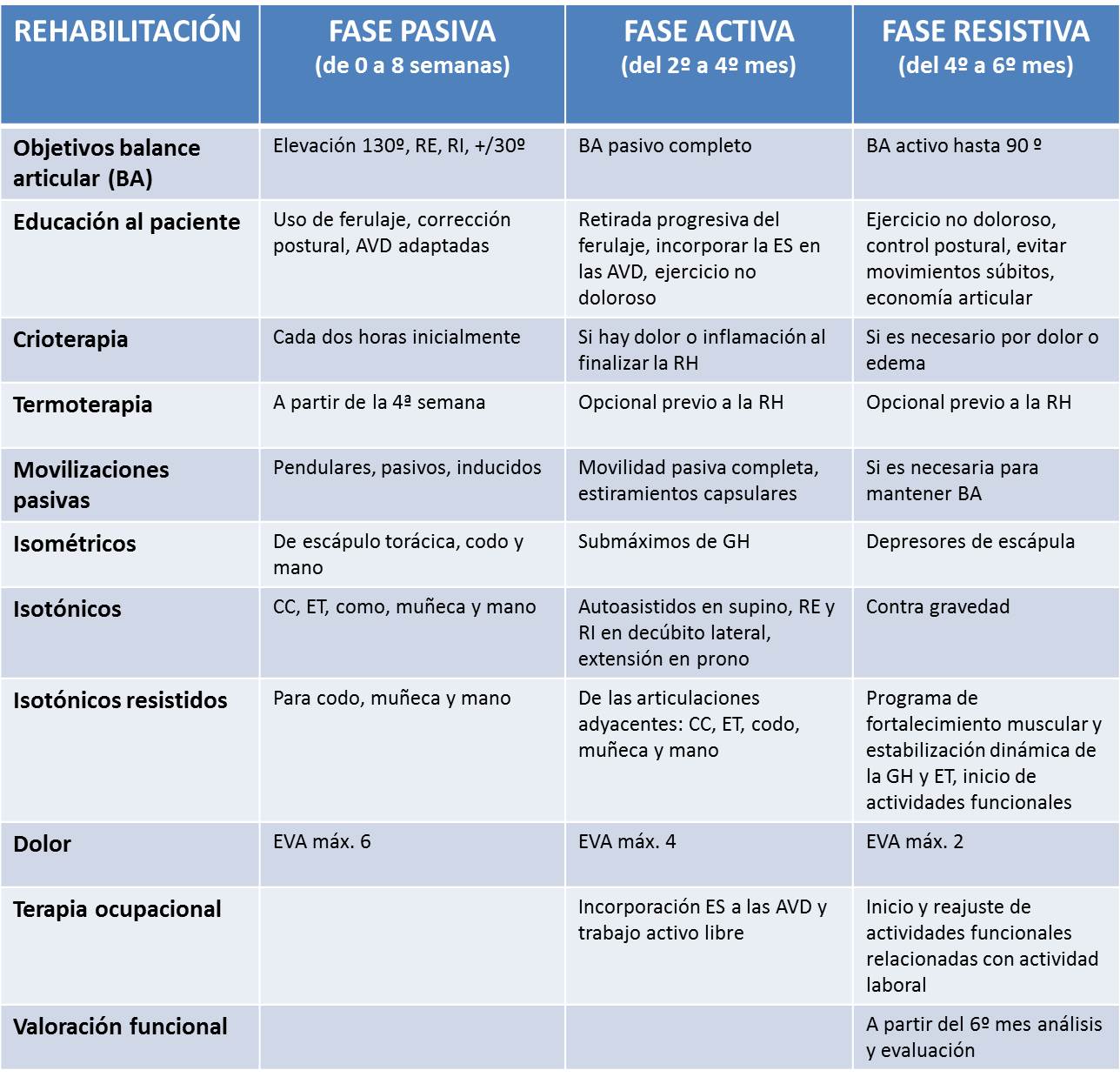
El protocolo que se expone a continuación es el más restrictivo porque está dirigido a la reparación quirúrgica de la ruptura de gran extensión. Por tanto, en lesiones de menor alcance es posible acortar los tiempos siempre que el cirujano lo autorice.
Fase pasiva. Semana 0 hasta semana 8
Objetivos:
- Mantener/proteger la integridad de la reparación quirúrgica
- Aumentar gradualmente el balance articular pasivo
- Disminuir la inflamación y el dolor
- Prevenir la inhibición muscular
- Independencia en las actividades de la vida diaria modificadas
Precauciones:
- Dolor reposo/nocturno/movilización/ejercicio, EVA 6/10
- Evitar movimientos activos de glenohumeral
- Evitar movimientos súbitos
- Mantener la férula colocada y retirarla solo para el ejercicio/higiene
- No apoyarse sobre la extremidad superior intervenida
- Mantener las heridas limpias
Tratamiento/actuaciones:
Inicio de la Rehabilitación a las 24 tras la intervención quirúrgica
Primeras 72 horas:
- Control del dolor mediante el uso correcto del cabestrillo, crioterapia y posturas confortables para el descanso nocturno
- Ejercicios activos en rangos tolerados de articulaciones adyacentes: columna cervical, escapulo-torácica, codo, muñeca y mano.
Desdes el 3er día hasta 2ª semana:
- Educación al paciente para proteger la sutura como corregir posturas viciosas, uso del cabestrillo y actividades de la vida diaria modificadas
- Inicio de movilizaciones pasivas desgravadas mediante ejercicios pendulares, inducidos de tronco y movilizaciones pasivas en decúbito supino
De la 2ª a 8ª semana:
- Uso de la cabestrillo
- Ganancia de balance articular pasivo hasta 130º de elevación en el plano escapular, ABD 60º y rotaciones +/-30º
- Balance articular completo de articulaciones adyacentes
- Iniciar isométricos e isotónicos de articulaciones adyacentes
- Programa de acondicionamiento general
Fase activa. de la 8ª a la 16ª semana
Objetivos:
- Permitir la curación de las partes blandas (no tensionar en exceso)
- Normalizar progresivamente el balance articular completo
- Reducir el dolor y la inflamación
Precauciones:
- Dolor reposo/nocturno/ejercicio, EVA 4/10
- No elevación activa en contra de la gravedad
- Evitar el apoyo del peso corporal sobre la mano ni en el antebrazo
- Evitar movimientos espasmódicos súbitos
- No llevar bicicleta
Tratamiento:
- Retirada progresiva del cabestrillo
- Movilizaciones pasivas y autoasistidas
- Estiramientos suaves de la cápsula posterior
- Activos progresivos (inicialmente en supino e incorporación gradual de la gravedad en plano deslizante)
- Extensión activa de la glenohumeral en prono (brazo en neutro)
- Isométricos submáximos
- Estabilización rítmica submáxima (supino en posición de equilibrio: hombro elevado a 90º y rotación neutra.)
- Trabajo de la rotación externa en decúbito lateral sobre el hombro intervenido con poca fuerza y mucha resistencia (peso de la extremidad y muchas repeticiones). Progresar en prono
- Terapia ocupacional para propiciar la incorporación de la extremidad superior en las actividades de la vida diaria y trabajo activo libre
Fase de fortalecimiento
Objetivos:
- Mantener el balance articular pasivo
- Estabilidad dinámica del hombro (glenohumeral y escápula torácica)
- Restablecimiento gradual de la fuerza, potencia y resistencia de la glenohumeral y escápula torácica
- Optimizar el control neuromuscular
- Retorno gradual a las actividades funcionales
- El paciente debe conseguir elevar a 90º contra gravedad
Precauciones:
- Dolor en reposo/nocturno/ejercicio, EVA 2/10
- No elevar más de 2,5 kg
- No elevación ni empuje súbito
Tratamiento:
- Ejercicios para el mantenimiento del balance articular y estiramiento capsular si es necesario
- Trabajo propioceptivo
- Iniciar el programa de fortalecimiento muscular periescapular y glenohumeral: FNMP D2, ejercicios pliométricos (concéntricos y excéntricos) de bajo nivel, prensa del hombro, bandas
- Trabajo de la rotación externa y rotación interna con bandas elásticas
- Terapia ocupacional para el inicio y reajuste si precisa de actividades funcionales relacionadas con su actividad laboral
Fin del tratamiento
Pruebas de valoración funcional para definir los resultados del proceso de rehabilitación y someterlos a análisis y evaluación.
En que momento puede incorporarse a su actividad laboral, aproximadamente a partir de las 20-24 semanas, teniendo en cuenta dos aspectos fundamentales, la recuperación de la capacidad funcional y los requerimientos de la tarea que realiza.
Conclusiones
La rehabilitación de la cirugía del manguito de los rotadores debe ajustarse al proceso biológico de reparación y a la magnitud de la misma, para evitar complicaciones y devolver con éxito la funcionalidad perdida.
Se requiere evaluar de forma continuada signos, síntomas y expectativas del paciente para reajustar el programa de rehabilitación adecuadamente. Este reajuste se efectúa modificando intensidad, frecuencia, duración y actividades.
Los signos y síntomas de alarma principales son:
- El dolor en reposo/nocturno superiores a los estándares
- No lograr balances articulares pasivos indicados en la 8ª semana
- Incapacidad para realizar movimientos activos a partir de la 12ª semana
- Déficit de fuerza
Autoras: Escarlata San Martín, Leonor Quiroz y Sandra Planagumà. Fisioterapeutas del Hospital Asepeyo Sant Cugat
Revisión: Dr. Lluís Guirao Cano. Jefe de Servicio Rehabilitación del Hospital Sant Cugat
La información publicada en este site no reemplaza, sino que complementa, la relación entre el profesional de salud y su paciente o visitante. En caso de duda, consulta con tu profesional de salud de referencia.