Las lesiones de los tendones flexores de la mano tienen una alta incidencia y es importante conocer el tratamiento adecuado, dada la elevada posibilidad de secuelas que afectarán a la función global de la mano.
Se deben diagnosticar de manera precoz y su reparación debe ser urgente.
Recuerdo anatómico
- Tendones flexores de los dedos trifalángicos
Flexor superficial (FDS): se inserta en la base de la falange media (F2) y realiza la flexión activa de la IFP.
Flexor profundo (FDP): se inserta en base de la falange distal (F3), realiza la flexión digital global y sobretodo de la IFD.
- Flexor largo del pulgar (FLP): hay un único tendón. Se inserta en la base de la falange distal (F2) y realiza la flexión activa de la IF el pulgar.
Además, existen las poleas. Se trata de estructuras fibrosas que, a modo de bridas, mantiene al tendón flexor próximo al hueso para conservar el “momento de fuerza”. Si las poleas no se reparan, se produce el desplazamiento palmar del tendón, provocando deformidad en “cuerda de arco” con repercusión funcional y estética.
Diagnóstico
La anamnesis es esencial para conocer el mecanismo que produjo la lesión. Si el dedo estaba flexionado en el momento del accidente, al explorar la herida con el dedo en extensión, el extremo distal del tendón estará a distancia de la misma.
Exploración clínica. Existen varias maniobras básicas:
- Valorar si hay interrupción del efecto natural de cascada de los dedos, es decir los dedos se flexionan progresivamente comenzando por el índice y acabando por el meñique.
- Si la continuidad tendinosa existe, ejercer presión sobre la musculatura del antebrazo hará que se flexionen todos los dedos, al igual que por el efecto de tenodesis de la muñeca si esta se coloca en extensión los dedos se flexionan de modo natural.
- Valoración del flexor profundo: manteniendo en extensión la MCF y la IFP, se solicita al paciente que flexione activamente la IFD (fig 1).
- Valoración del flexor superficial: con todos los dedos en extensión se solicita la flexión de la IFP del dedo lesionado (fig 2),
- Valoración del flexor profundo del pulgar: pedir al paciente que flexione la IF del pulgar tanto de forma activa como contraresistencia (fig 3)
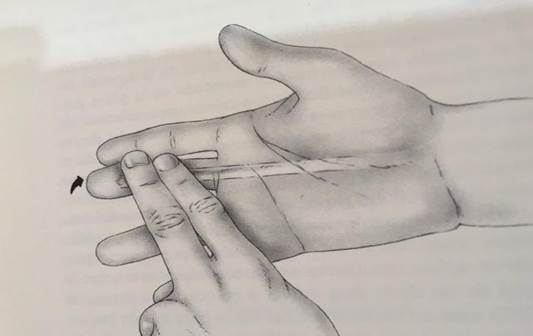
Exploración del flexor profundo
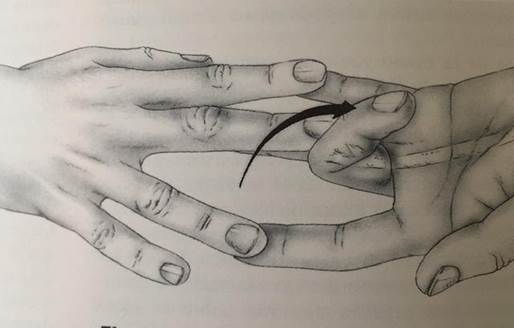
Exploración del flexor superficial
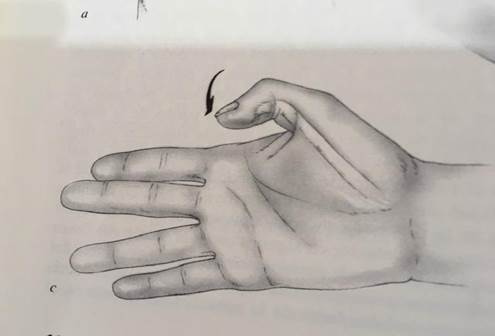
Exploración del flexor largo del pulgar
Tratamiento
Ante la sospecha diagnóstica de lesión de los tendones flexores de la mano, el paciente debe ser derivado siempre al servicio de Urgencias del hospital para su evaluación cuidadosa y determinar si existen además lesiones asociadas a nivel vascular o nervioso.
El tratamiento siempre es quirúrgico, con bloqueo anestésico de la extremidad e isquemia.
Como técnicas de sutura se pueden utilizar la doble de Kessler o la tipo McLarney asociadas ambas a sutura coronal, en cuanto a las poleas se deben respetar o reconstruir las principales (A2 y A4).
Manejo postquirúrgico
- Cura a las 24-48 h. Si no hay complicaciones se coloca una férula de descarga termoplástica en 20º de flexión de la muñeca, en 50º de flexión MCF y extensión de los dedos (fig 4).
- Inicio de Rehabilitación inmediata.
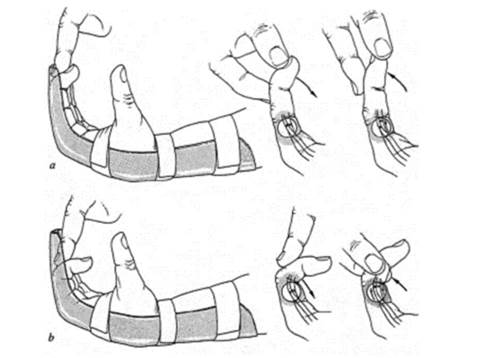
Pautas de fisioterapia
- Realizar pasivos y autoasistidos durante 6 semanas con la férula de protección (sólo se retirara durante la sesión).
- A partir de la 6ª semana, se puede iniciar la retirada progresiva de la férula y empezar con activos suaves sin contraresistencia y manteniendo el movimiento pasivo.
- A partir de la 10ª semana (ya sin férula) se iniciará los activos con contraresistencia progresiva.
En las lesiones tendinosas de los flexores se pueden evidenciar secuelas funcionales: limitación de la movilidad, rigidez y adherencias.
A partir de las 12 semanas de la reparación del tendón, dependiendo del tipo de actividad profesional, podría reincorporarse a su lugar de trabajo.
Bibliografía
- Protocolo actualizado de la Unidad de Mano. Hospital Asepeyo Sant Cugat
- Merle M, Dautel G, Loda G. Mano traumática. Urgencias. 1ª ed Masson (1995); c 8
- Manual SETLA. Conceptos Prácticos en Traumatología y Medicina Laboral, 2016.
La información publicada en este site no reemplaza, sino que complementa, la relación entre el profesional de salud y su paciente o visitante. En caso de duda, consulta con tu profesional de salud de referencia.






