La anafilaxia es una reacción de hipersensibilidad sistémica grave, de inicio brusco y potencialmente mortal. De ahí que la identificación precoz de los síntomas en el ámbito extrahospitalario sea crucial. Clínicamente, se asocia a la aparición de manifestaciones cutáneas relacionadas con alteraciones cardiovasculares, respiratorias o gastrointestinales. Se estima que, aproximadamente, el 1% de los episodios de anafilaxia son mortales.
Se trata de una reacción multisistémica desencadenada por mecanismos inmunitarios o no, y que se caracteriza por la liberación generalizada de mediadores por parte de basófilos y mastocitos, tanto en la piel como en otros órganos. Si no se identifica y no se actúa de forma precoz, puede llegar a provocar un shock anafiláctico y una parada cardiorrespiratoria.
Etiología
Las causas más frecuentes de anafilaxia son los fármacos (46,7%), los alimentos (22,6%) y las picaduras de himenópteros (13%).
Entre los fármacos más implicados en reacciones anafilácticas destacan los antiinflamatorios no esteroideos y los antibióticos betalactámicos, así como los medios de contraste radiológicos. El látex constituye una causa frecuente en el ámbito sanitario. Los alimentos que pueden desencadenar reacciones anafilácticas varían en función del área geográfica y de la edad. En los adultos, destacan las frutas y frutos secos y el marisco y pescado.

Criterios para el diagnóstico de anafilaxias
La aparición de unos síntomas u otros depende del compromiso orgánico, tanto cualitativo como cuantitativo, que tenga lugar. En algunos casos, se han descrito breves pródromos generales, antes del inicio clásico del cuadro, consistentes en malestar general y sensación de debilidad. Es fundamental revisar e incluir en la historia clínica los antecedentes de alergias, episodios anteriores de reacciones alérgicas, así como la exposición reciente a un alergeno conocido o potencial.
Criterios clínicos
La anafilaxia es muy probable cuando se cumple uno de los tres criterios siguientes:
1. Inicio agudo (minutos a horas) de un síndrome que afecta a la piel o las mucosas (por ejemplo, urticaria generalizada, prurito, eritema, flushing o sofoco, edema de labios, úvula o lengua), junto con al menos uno de los siguientes:
- Compromiso respiratorio (por ejemplo: disnea, sibilancias, estridor, disminución del flujo espiratorio pico, hipoxemia)
- Descenso de la presión arterial o síntomas asociados de disfunción orgánica (por ejemplo: hipotonía, síncope, incontinencia)
2. Aparición rápida (minutos a algunas horas) de dos o más de los siguientes síntomas tras la exposición a un alérgeno potencial para ese paciente:
- Afectación de piel o mucosas
- Compromiso respiratorio
- Descenso de la presión arterial o síntomas asociados de disfunción orgánica
- Síntomas gastrointestinales persistentes (por ejemplo: dolor abdominal cólico, vómitos)
3. Descenso de la presión arterial en minutos o algunas horas tras la exposición a un alérgeno conocido para ese paciente:
- Presión arterial sistólica inferior a 90 mmHg o descenso superior al 30% respecto a la basal (adultos)
(Lactantes y niños: presión arterial baja o descenso superior al 30% de la sistólica)
Abordaje terapéutico
La reacción anafiláctica constituye, en muchos casos, una auténtica urgencia vital, por lo que la rapidez en diagnosticar el cuadro y administrar la medicación adecuada es clave para evitar un desenlace fatal.
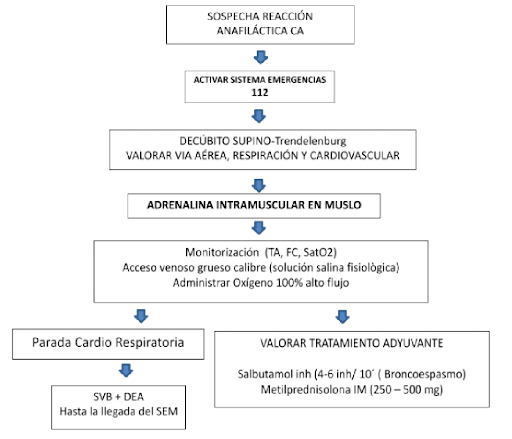
Pasos a seguir ante una posible anafilaxia:
1. Reconocimiento del estado de gravedad
2. Activar sistema de emergencias: Llamar al 112
3. Valoración del estado utilizando el abordaje ABCDE (vía aérea, respiración, circulación, déficit neurológico, entorno)
-
-
- Inicialmente, es básico evaluar rápidamente la vía aérea, el estado respiratorio y el estado hemodinámico. Ante una parada cardiorrespiratoria, el personal entrenado iniciará maniobras de soporte vital básico (SVB +DEA), hasta la asistencia por personal en soporte avanzado.
- Se colocará al paciente en decúbito supino y en la posición más idónea para facilitar el retorno venoso (posición de Trendelenburg).
- Si es posible, se asegurará acceso venoso de grueso calibre para reposición de fluidos. De elección solución salina fisiológica 125 ml/h.
- Se realizará control periódico de tensión arterial, frecuencia cardiaca y saturación O2.
-
Tratamiento farmacológico
ADRENALINA AUTOCARGADA IM
El fármaco de elección para el tratamiento de la anafilaxia es la adrenalina, y debe administrarse precozmente.
La vía de elección es la intramuscular profunda, en la cara anterolateral del muslo, incluso a través de la ropa.
La dosis recomendada en adultos es de 0,3 – 0,5 mg en dosis única. Si es necesario, se puede repetir la administración cada 5-15 minutos.
La dosis usual para los niños es 0,01 mg (0,01 ml) por kg de peso corporal hasta una dosis máxima de 0,5 mg (0,5 ml). Si es necesario, puede repetirse cada 5-15 minutos.
En caso de pacientes en tratamiento con Beta-bloqueantes, la respuesta a la administración de adrenalina puede ser menos eficaz. En este caso, si se dispone de una vía periférica, se deberá administrar suero glucosado, en vez de salino.
Tratamientos adyuvantes
Oxígeno
Administrar oxígeno a alto flujo de forma precoz, manteniendo una saturación SatO2 >95% .Usar mascarilla con reservorio (FiO2 50-100%, 1,5 L/min).
Broncodilatadores
Siempre que el paciente presente broncoespasmo. Inicialmente se utilizará salbutamol vía inhalada (4-6 inhalaciones cada 10 minutos).
Corticoides
Los corticoesteroides pueden ser útiles como tratamiento adyuvante para prevenir o acortar reacciones prolongadas. En caso de asma asociada, el tratamiento precoz con corticoesteroides es beneficioso tanto en adultos como en niños. Se puede administrar Metilprednisolona. La dosis recomendada para shock anafiláctico via IM, es de 250 a 500 mg.
Algoritmo de actuación ante una reacción anafiláctica
Bibliografía
- GALAXIA: guía de actuación en Anafilaxia Octubre 2019
- Manual Merck: revisión 2019
- Terapia Médica en Urgencias” (5º edición). D. Garcia Gil. Ed. Médica Panamericana
- Reacción anafiláctica o anafilactoide durante la anestesia. Dr H.Bonet. 2014. Shriners Hospital for Children, Philadelphia.
- European Resuscitation Council Guidelines for resuscitation 2021”. Section 1. Executive summary. https://semicyuc.org/wp-content/uploads/2021/09/RCP-Guias-ERC-2021-01-Resumen-Resuscitation-2021.pdf
- Glucocorticoides para el tratamiento de la anafilaxia. Karen Jui Lin Choo,F Estelle R Simons. Revisión 2012 Cochrane Lybrary
- UptoDate © 2021 Adapted from: Simons FER. Anaphylaxis. J Allergy Clin Immunol 2010; 125:S161.
- Zuberbier T, Aberer W, Asero R, et al. The EAACI/GA2LEN/EDF/WAO guideline for the definition, classification, diagnosis and management of urticaria. Allergy. 2018;73(7):1393- 1414. doi:10.1111/all.13397
- Guía de Actuación en Anafilaxia Galaxia 2016 (AEP, AEPap, SEAIC,SEMERGEN, SEMES, SEMFyC,SEMG,SEUP)
Autor: Dirección de Asistencia Sanitaria de Asepeyo.
La información publicada en este site no reemplaza, sino que complementa, la relación entre el profesional de salud y su paciente o visitante. En caso de duda, consulta con tu profesional de salud de referencia.